Annie Pullen Sansfaçon est titulaire d’un Ph. D. en éthique et travail social (de la Montfort University, RU, 2007) et s’intéresse aux approches antioppressives et à l’éthique depuis le tout début de sa carrière. À partir de ces thèmes, elle a développé un axe de recherche visant à mieux comprendre les expériences d’oppression et de résistance des jeunes présentant une diversité de genre, comme les jeunes trans et non binaires, les jeunes bispirituel·les et les jeunes qui détransitionnent, en vue de développer de meilleures pratiques pour les soutenir. Elle s’intéresse également au soutien parental et social, ainsi qu’à l’incidence de celui-ci sur ces différents groupes de jeunes. Les projets de recherche qu’elle dirige tant au niveau national qu’international ont été publiés dans de nombreux articles scientifiques et cinq livres sur la question. Elle a cofondé et codirige actuellement le Centre de recherche sur la justice intersectionnelle, la décolonisation et l’équité (le CRI-JaDE), et est chercheuse associée à l’École de travail social de la Stellenbosch University en Afrique du Sud.
Topic : santé
Simona Bignami
Simona Bignami est démographe et se spécialise dans les méthodes quantitatives et l’étude des dynamiques familiales. Elle porte un intérêt général à la relation entre l’influence sociale, la dynamique familiale et les conséquences et les comportements sur le plan démographique, ainsi qu’à la mesure dans laquelle les données empiriques permettent de comprendre cette relation. Ses travaux les plus récents s’attardent aux dynamiques familiales des personnes migrantes et des minorités ethniques, avec l’objectif d’améliorer leur évaluation à l’aide de données et de méthodes novatrices, en plus de mieux comprendre leurs répercussions sur les plans démographique et sanitaire. Ses recherches sur ces thèmes s’inscrivent dans une perspective comparative, allant des pays en développement aux pays développés. Bien que ses travaux soient principalement quantitatifs, elle a acquis une expérience dans la collecte de données d’enquête auprès de ménages, ainsi que dans la réalisation d’entretiens qualitatifs et l’organisation de groupes de discussion dans divers contextes.
Robin McMillan
Au cours de sa carrière, Robin McMillan a passé plus de 30 ans à travailler dans le secteur de la petite enfance. Elle a d’abord travaillé comme éducatrice pendant huit ans auprès d’enfants d’âge préscolaire. Puis elle a quitté la première ligne afin de développer des ressources pour les praticiennes et praticiens à la Fédération canadienne des services de garde à l’enfance (FCSGE). Elle travaille à la FCSGE depuis 1999, où elle est passée d’assistante de projet à gestionnaire de projet, puis à son rôle actuel de conceptrice de projets, de programmes et de partenariats. Plusieurs réalisations ont marqué sa carrière à la FCSGE, notamment la gestion de plus de 20 projets nationaux et internationaux, y compris un projet de l’ACDI en Argentine et la présentation d’un rapport avec l’honorable sénateur Landon Pearson au Comité des droits de l’enfant à Genève, en Suisse.
Robin a été membre du conseil d’administration de l’Ottawa Carleton Ultimate Association pendant deux ans et a participé à l’organisation de nombreux événements caritatifs locaux. Elle a fondé et animé un groupe local de soutien aux parents, Ottawa Parents of Children with Apraxia (Parents d’enfants atteints d’apraxie à Ottawa), ainsi qu’un groupe national, Apraxia Kids Canada (L’apraxie chez les enfants au Canada). Elle est mariée et a un fils de 17 ans atteint d’un grave trouble de la parole (apraxie verbale) et d’une légère déficience intellectuelle, ce qui l’a propulsée dans le monde du plaidoyer pour le soutien à la parentalité. Elle a d’ailleurs reçu le prix de défenseure de l’année en 2010, décerné par la Childhood Apraxia of Speech Association of North America.
À propos de l’organisme : Nous représentons la communauté du secteur de l’apprentissage et de la garde des jeunes enfants au Canada, à savoir l’ensemble des professionnel·les et des praticien·nes d’un océan à l’autre. Nous donnons voix à la passion, à l’expérience et aux pratiques en matière d’apprentissage et de garde des jeunes enfants (AGJE) au pays. Nous mettons de l’avant des recherches novatrices en matière de politiques et de pratiques afin de mieux éclairer le développement et la prestation des services. Nous faisons preuve de leadership sur les enjeux qui touchent notre secteur, ayant foi en notre capacité d’influencer positivement la vie des jeunes enfants, à savoir notre véritable objectif, notre raison d’être. Les sujets abordés, explorés et communiqués au sein de notre communauté ont le potentiel de transformer des vies et nous en avons pleinement conscience. Nous sommes une force engagée et passionnée en faveur d’un changement positif là où ça compte le plus, c’est-à-dire auprès des enfants.
Gaëlle Simard-Duplain
Gaëlle Simard-Duplain est professeure adjointe au Département de sciences économiques de l’Université Carleton. Ses travaux de recherche portent sur les facteurs qui ont une incidence sur la santé et la situation sur le marché du travail. Elle s’intéresse particulièrement à la relation entre les politiques et l’atténuation ou l’exacerbation des inégalités chez les familles, à la fois dans la dynamique au sein des ménages et dans les mécanismes de transmission intergénérationnelle. Pour ce faire, elle a principalement recours à des sources de données administratives, parfois liées à des données d’enquête ou à des méthodes de recherche quasi expérimentales. Gaëlle est titulaire d’un doctorat en sciences économiques de l’Université de Colombie-Britannique.
Liv Mendelsohn
Liv Mendelsohn, M.A., M.Ed., est directrice générale du Centre canadien d’excellence pour les aidants, où elle dirige des initiatives en matière d’innovation, de recherche, de politiques et de programmes visant à soutenir les personnes aidantes et les prestataires de soins au Canada. Leader visionnaire comptant plus de 15 ans d’expérience dans le secteur à but non lucratif, Liv est aidante depuis fort longtemps et vit elle-même avec un handicap. Son expérience en tant que membre de la « génération sandwich » alimente son aspiration envers la création d’un mouvement pour les personnes aidantes au Canada afin de changer la façon dont la prestation de soins est perçue, valorisée et soutenue.
Au cours de sa carrière, Liv a fondé et dirigé plusieurs organismes axés sur l’incapacité et la prestation de soins, notamment le Wagner Green Centre for Accessibility and Inclusion ainsi que le festival du film de Toronto ReelAbilities. Liv est présidente du comité consultatif sur l’accessibilité de la Ville de Toronto. Elle a reçu le Prix pour l’équité décerné par la Ville de Toronto et a été reconnue pour son leadership par la University College, l’Université de Toronto, l’organisme Enfants avenir Ontario et les centres communautaires juifs d’Amérique du Nord. Liv est agrégée supérieure de recherche au Massey College et diplômée du Mandel Institute for Non-Profit Leadership ainsi que du programme de bourses DiverseCity de la CivicAction Leadership Foundation.
À propos de l’organisme : Le Centre canadien d’excellence pour les aidants appuie et habilite les personnes aidantes et les prestataires de soins, favorise l’avancement des connaissances et la capacité d’agir dans le domaine des soins, et plaide en faveur de politiques sociales efficaces et visionnaires, tout en privilégiant une approche qui se veut à l’écoute des personnes ayant une incapacité. Notre expertise et nos connaissances, tirées des expériences vécues des personnes aidantes et des prestataires de soins, nous aident à faire campagne pour de meilleurs systèmes et un changement durable. Nous sommes plus qu’un simple bailleur de fonds; nous travaillons en étroite collaboration avec nos partenaires et nos bénéficiaires pour atteindre des objectifs communs.
Deborah Norris
Titulaire de diplômes supérieures en sciences familiales, Deborah Norris est professeure au Département d’études de la famille et de gérontologie de l’Université Mount Saint Vincent. Son intérêt persistant envers l’interrelation entre le travail et la vie de famille a amené Deborah à s’investir très tôt dans l’élaboration de programmes d’éducation à la vie familiale au Centre de ressources pour les familles des militaires (CRFM) de la Base des Forces canadiennes (BFC) d’Halifax. Les connaissances acquises au cours de ses échanges avec les participantes et participants aux programmes ont été les étincelles qui ont déclenché chez elle un inébranlable engagement à en apprendre davantage sur la vie des familles des militaires, qui ont été le fil conducteur de ses recherches tout au long de sa carrière. S’inspirant des théories écologique et critique, le programme de recherche de Deborah se veut pratique, collaboratif et interdisciplinaire. Elle a dirigé des études portant sur la résilience chez les familles des militaires et des vétéranes et vétérans; l’équilibre entre la vie professionnelle et personnelle chez les familles des militaires; la relation bidirectionnelle entre les blessures de stress opérationnel et la santé mentale et le bien-être des familles des vétéranes et vétérans; les programmes de psychoéducation familiale pour les familles des militaires et des vétéranes et vétérans; et la transition entre la vie militaire et la vie civile. Elle a collaboré avec des spécialistes du milieu universitaire, des scientifiques du ministère de la Défense nationale (MDN), des membres du personnel d’Anciens Combattants Canada (ACC) ainsi que d’autres parties prenantes. Récemment, elle a élargi son programme de recherche afin de mettre l’accent sur les effets que peut avoir le stress opérationnel sur les familles du personnel de la sécurité publique.
Diane-Gabrielle Tremblay
Diane-Gabrielle Tremblay est professeure d’économie et de sociologie du travail, ainsi que de gestion des ressources humaines à l’Université TÉLUQ (Université du Québec). Elle a été nommée présidente de la Chaire de recherche du Canada sur les enjeux socio-organisationnels de l’économie du savoir en 2002 et directrice de l’Alliance de recherche universités-communautés (ARUC) sur la gestion des âges et des temps sociaux en 2009 (www.teluq.ca/aruc-gats). Elle a été nommée Membre de la Société royale du Canada (MSRC) ainsi que du Centre d’excellence de l’Université du Québec, en reconnaissance de la qualité de ses recherches et de ses publications. Ses travaux portent sur la conciliation travail-famille, l’organisation du travail (télétravail, cotravail) et l’aménagement du temps de travail. Diane-Gabrielle a publié de nombreux ouvrages, dont un manuel sur l’économie du travail, un manuel de sociologie du travail, trois livres sur le temps de travail et la conciliation travail-famille, ainsi que des articles dans diverses revues internationales.
Shelley Clark
Shelley Clark, démographe et professeure lauréate du prix James-McGill en sociologie, mène des recherches sur le genre, la santé, les dynamiques familiales et les périodes transitoires de la vie. Après avoir obtenu son doctorat à la Princeton University en 1999, Shelley a travaillé à titre d’adjointe de programme du Population Council à New York (1999-2002) et de professeure adjointe à la Harris School of Public Policy de la University of Chicago (2002-2006). À l’été 2006, elle a intégré le Département de sociologie de l’Université McGill, où elle est devenue en 2012 la directrice fondatrice du Centre de recherche sur la dynamique des populations. Une grande partie de ses recherches au cours des 20 dernières années se sont intéressées à la manière dont les adolescentes et adolescents d’Afrique subsaharienne effectuent leurs principales transitions vers l’âge adulte alors qu’il y sévit une épidémie persistante de VIH/sida. D’autres travaux ont permis de mettre en relief les vulnérabilités sociales, économiques et sanitaires des mères célibataires et de leurs enfants en Afrique subsaharienne. Récemment, Shelley s’est lancée dans un nouveau programme de recherche visant à évaluer les inégalités entre les régions rurales et urbaines ainsi que les dynamiques familiales aux États-Unis et au Canada. Ses découvertes soulignent la diversité des structures familiales dans les régions rurales ainsi que les conséquences d’un accès limité à la contraception sur la fécondité et la santé reproductive des femmes de ces régions.
Coup d’œil sur la recherche : Motivations des grands-parents et défis liés aux activités en plein air avec leurs petits-enfants
Résumé d’une étude sur la perspective des grands-parents concernant les jeux extérieurs avec leurs jeunes petits-enfants
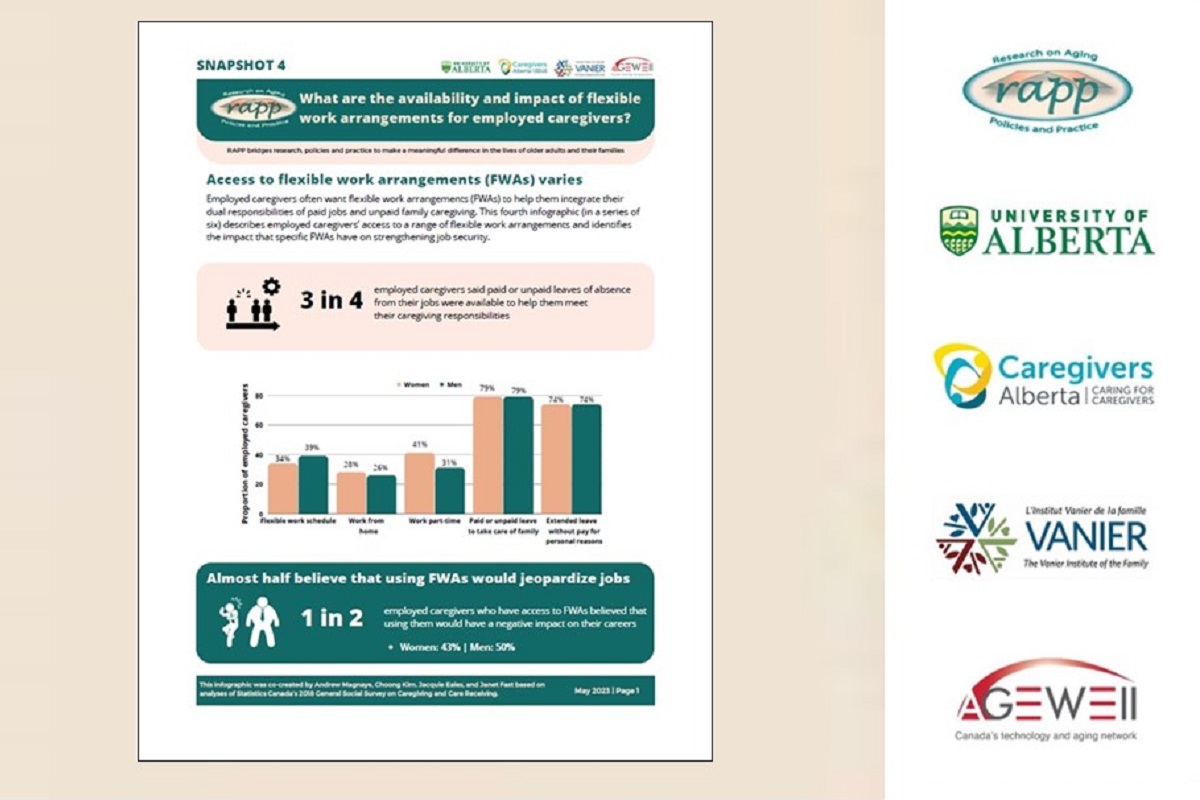
Les aidants en emploi au Canada : Recueil de fiches infographiques
Le RAPP et l’Institut Vanier ont publié un recueil de fiches infographiques sur la prestation de soins.
Fiche infographique : Soins familiaux et modalités de travail flexible
Le Programme de recherche sur les politiques et les pratiques relatives au vieillissement (RAPP) a publié de nouvelles données sur l’accès à des modalités de travail flexibles et leurs bienfaits.
Les habitudes en matière de santé pendant la pandémie de COVID-19
Jennifer Kaddatz et Nadine Badets
27 avril 2020
Au Canada, le confinement lié à la pandémie de COVID-19 a infligé de lourdes restrictions aux personnes et aux entreprises, ce qui a engendré des changements dans la pratique de nombreuses activités courantes, comme la préparation et la consommation d’aliments, les achats, l’exercice physique et le temps passé à l’extérieur. La santé des adultes au Canada est en pleine métamorphose, non seulement à cause du virus, mais aussi en raison des habitudes en matière de santé déjà instaurées ou nouvellement adoptées.
Depuis le début de cette période d’isolement social, les adultes consacrent plus de temps à préparer des repas et à boire de l’alcool à la maison, mais ils passent moins de temps à faire de l’exercice et à aller dehors, selon des données recueillies dans un récent sondage réalisé sur quatre semaines par l’Institut Vanier de la famille, l’Association d’études canadiennes et la firme Léger1 ainsi que d’autres sources de données portant sur la pandémie.
Il sera important de suivre l’évolution de ces habitudes pendant toute la durée de la pandémie, compte tenu des conséquences potentielles qu’elles peuvent avoir sur la santé physique et mentale des familles dans l’ensemble du pays.
Environ 4 adultes sur 10 consacrent plus de temps à préparer des repas à la maison
Une alimentation saine est primordiale pour avoir une bonne santé : elle constitue un facteur essentiel au développement optimal de l’humain en plus d’être importante pour réduire le risque associé à plusieurs maladies chroniques. Le fait de préparer et de cuisiner de la nourriture à la maison permet à la fois de diminuer la quantité de sodium, de sucre et de graisses saturées qui se retrouvent dans nos repas, mais aussi d’augmenter notre consommation de légumes, de fruits, de grains entiers et de protéines végétales. Par conséquent, manger ou commander des mets qui viennent de l’extérieur peut avoir un impact négatif sur notre santé, car il est possible que les mets soient plus fortement transformés, et qu’ils contiennent moins de légumes, de fruits et de grains entiers2.
Il était donc prévisible qu’au cours de l’isolement relié à la COVID-19, les Canadiens soient plus nombreux à manger des repas faits maison. En effet, 41 % des adultes disent consacrer actuellement plus de temps à préparer des repas qu’ils ne le faisaient avant la pandémie, selon des données recueillies du 9 au 12 avril (figure 1). Les femmes, en particulier, semblent passer plus de temps dans la cuisine, alors que 44 % d’entre elles indiquent préparer des repas « plus souvent », contre 38 % des hommes. Notamment, près de la moitié des femmes (48 %) de 35 à 54 ans consacrent plus de temps à préparer des repas, ce qui est le cas de 44 % des hommes de ce groupe d’âge.

Par ailleurs, une plus faible proportion de femmes (18 %) que d’hommes (24 %) ont commandé des mets pour emporter d’un restaurant dans la semaine précédant le sondage du 9 au 12 avril, bien que les femmes sont presque aussi susceptibles (18 % c. 16 %) que leurs homologues masculins de se faire livrer de la nourriture à la maison ou au travail (figures 2 et 3). Les jeunes hommes de 18 à 34 ans sont plus susceptibles d’avoir commandé des mets pour emporter (24 %) au cours de la semaine précédente, alors que les jeunes femmes de 18 à 34 ans constituent l’association sexe-groupe d’âge le plus susceptible de se faire livrer de la nourriture (27 %).


Un adulte sur 5 boit plus d’alcool à la maison
L’alcool peut avoir d’importantes conséquences sur la santé physique et mentale si on le consomme en grande quantité, ce qui peut aggraver les problèmes de santé mentale actuels, augmenter le risque de blessure ou de maladie aigüe à court terme et accroître le risque de maladies graves à long terme, comme les maladies du foie et certains cancers3. Par conséquent, si la consommation d’alcool augmente pendant la crise du coronavirus, on pourrait observer, suivant la pandémie, d’importantes répercussions sur la santé des personnes et de leur famille ainsi que sur le système de santé au Canada.
Un sondage mené par Statistique Canada du 29 mars au 3 avril a révélé que 20 % des Canadiens de 15 à 49 ans boivent davantage d’alcool à la maison pendant la pandémie de COVID-19 qu’ils ne le faisaient avant qu’elle débute4. D’ailleurs, un autre sondage mené du 30 mars au 2 avril par Nanos pour le Centre canadien sur les dépendances et l’usage de substances a permis de constater que 21 % des adultes de 18 à 34 ans et 25 % de ceux de 35 à 54 ans s’étaient mis à consommer davantage à la maison depuis le début de la crise de COVID-195.
Les répondants du sondage Nanos ayant déclaré rester davantage à la maison et boire plus d’alcool ont indiqué que leur consommation avait principalement augmenté en raison de l’absence d’horaire régulier (51 %), ainsi qu’en réaction à l’ennui (49 %), au stress (44 %) ou à la solitude (19 %).
Selon des données recueillies du 9 au 12 avril par l’Institut Vanier de la famille, l’Association d’études canadiennes et la firme Léger, 14 % des adultes se sont rendus dans un magasin de vins et spiritueux au cours de la semaine précédente, les hommes (18 %) l’ayant fait davantage que les femmes (11 %).
Près de 4 adultes sur 10 font moins souvent d’exercice
Si le fait d’être confinés à la maison semble avoir augmenté la quantité d’alcool que les adultes consomment, il ne semble pas avoir eu le même impact sur la quantité d’exercices physiques qu’ils pratiquent.
Au contraire, près de 4 femmes sur 10 (38 %) et 33 % des hommes affirment, comme le montrent les données recueillies du 9 au 12 avril, qu’ils font actuellement « moins souvent » de l’exercice qu’ils n’en faisaient avant la pandémie. Les Québécois (42 %) sont d’ailleurs ceux qui déclarent avoir le plus réduit leur fréquence d’exercice, comparativement aux habitants des autres provinces.
Du reste, il semble que les jeunes familles consacrent plus de temps à faire de l’exercice. Une plus grande proportion d’adultes vivant avec des enfants (23 %) disent faire plus souvent de l’exercice depuis le début de la pandémie, comparativement à ceux qui vivent sans enfant (18 %) (figure 4). Par ailleurs, près de 3 adultes sur 10 de 18 à 34 ans (28 %) affirment qu’ils font plus souvent de l’exercice depuis le début de la crise, contre 14 % des adultes de 55 ans et plus.

L’augmentation de l’anxiété liée à la COVID-19 et la diminution de l’exercice peuvent être reliées
Selon la Société canadienne de psychologie, une activité physique régulière peut réduire le stress quotidien, prévenir la dépression et les troubles de l’anxiété, en plus de s’avérer aussi efficace que les traitements psychologiques et pharmaceutiques dans les cas de dépression et d’anxiété6. D’un autre angle, il est possible qu’il soit plus difficile pour une personne souffrant de problèmes de santé mentale, comme l’anxiété et la dépression, d’adopter ou de poursuivre un programme d’exercice, plus particulièrement pendant une période inhabituelle.
En fait, les données recueillies du 9 au 12 avril révèlent que les personnes qui déclarent éprouver « très souvent » de l’anxiété ou de la nervosité depuis le début de la crise de COVID-19 sont plus susceptibles d’affirmer qu’ils font actuellement « moins souvent » de l’exercice (20 %) qu’ils n’en faisaient avant la pandémie, alors que 13 % disent en faire « aussi souvent » qu’avant le début de la crise de COVID-19.
Par comparaison, les adultes qui disent avoir ressenti « très peu » d’anxiété ou de la nervosité depuis le début de la pandémie sont plus susceptibles d’affirmer que leur fréquence d’exercice n’a pas changé depuis le début de la pandémie (24 %) que de dire qu’ils en font actuellement plus souvent (17 %) ou moins souvent (17 %).
Près de la moitié des adultes vont moins souvent à l’extérieur
Passer du temps en plein air, dans la nature, a une incidence importante sur la santé mentale et le mieux-être7. Par ailleurs, en 2016, l’Enquête sociale générale de Statistique Canada a révélé que 7 Canadiens sur 10 prenaient part à au moins une activité extérieure, ce qui démontre que le temps passé en plein air fait partie intégrante du mode de vie des Canadiens8.
Néanmoins, pendant la pandémie de COVID-19, près de la moitié des femmes (46 %) et des hommes (45 %) déclarent aller dehors moins souvent actuellement qu’ils ne le faisaient avant la crise. La proportion des personnes disant aller dehors moins souvent varie selon la province, oscillant entre un faible 39 % au Québec ainsi qu’au Manitoba et en Saskatchewan et un maximum de 49 % en Ontario.
Ce qui s’avère particulièrement intéressant, toutefois, est d’observer comment la proportion des personnes qui vont dehors moins souvent varie selon la région urbaine ou rurale de résidence. Plus de la moitié (54 %) des citadins déclarent qu’ils vont présentement dehors moins souvent qu’avant la pandémie, contre 45 % des adultes vivant en banlieue et 29 % des personnes vivant en région rurale.
À l’autre extrémité, à propos de ceux qui affirment aller dehors plus souvent, on constate qu’une plus forte proportion de femmes (25 %) que d’hommes (15 %) signalent en ressentir un effet positif.
Il sera intéressant d’observer, au moment où le printemps fera place à l’été, si les proportions de Canadiens qui vont dehors et qui font de l’exercice plus souvent augmenteront en même temps que les températures.
Jennifer Kaddatz, Institut Vanier, en détachement de Statistique Canada
Nadine Badets, Institut Vanier, en détachement de Statistique Canada
Notes
- Le sondage, mené du 10 au 13 mars, du 27 au 29 mars, du 3 au 5 avril et du 9 au 12 avril, comprenait environ 1 500 personnes de 18 ans et plus qui ont été interrogées à l’aide d’une technologie ITAO (interview téléphonique assistée par ordinateur) dans le cadre d’une enquête en ligne. Les échantillons du 27 au 29 mars, du 3 au 5 avril et du 9 au 12 avril comprenaient également un échantillon de rappel d’environ 500 immigrants. À l’aide des données de recensement de 2016, les résultats ont été pondérés en fonction du sexe, de l’âge, de la langue maternelle, de la région, du niveau de scolarité et de la présence d’enfants dans le ménage, afin d’assurer un échantillon représentatif de la population. Aucune marge d’erreur ne peut être associée à un échantillon non probabiliste (panel en ligne, dans le présent cas). Toutefois, à des fins comparatives, un échantillon probabiliste de 1 512 répondants aurait une marge d’erreur de ±2,52 %, et ce, 19 fois sur 20.
- Santé Canada, Guide alimentaire canadien. Lien : https://bit.ly/2W54WH8
- Peter Butt, Doug Beirness, Louis Gliksman, Catherine Paradis et Tim Stockwell, L’alcool et la santé au Canada : résumé des données probantes et directives de consommation à faible risque, Ottawa (Ontario), Centre canadien de lutte contre l’alcoolisme et les toxicomanies (25 novembre 2011). Lien : https://bit.ly/3eVZZZQ (PDF)
- Statistique Canada, « Comment les Canadiens vivent-ils la situation liée à la COVID-19? » dans Infographies (8 avril 2020). Lien : https://bit.ly/2VBpZ4R
- Entre le 30 mars et le 2 avril 2020, Nanos a mené un sondage aléatoire hybride par téléphone et en ligne à double base d’échantillonnage (lignes terrestres et cellulaires par composition aléatoire) auprès de 1 036 Canadiens de 18 ans et plus dans le cadre d’un sondage omnibus. Les participants ont été recrutés au hasard par téléphone par l’entremise d’agents réels et ont répondu à un sondage en ligne. La marge d’erreur pour ce sondage est de ±3,1 points de pourcentage, et ce, 19 fois sur 20. Cette recherche a été commandée par le Centre canadien sur les dépendances et l’usage de substances et a été menée par Nanos Research. Lien : https://bit.ly/3aybEue (PDF)
- Société canadienne de psychologie, Série « La psychologie peut vous aider » : L’activité physique, la santé mentale et la motivation (novembre 2016). Lien : https://bit.ly/3d04dxN (PDF)
- Conseil canadien des parcs, Connecter les Canadiens à la nature : un investissement dans le mieux-être de notre société (2014). Lien : https://bit.ly/33LBQBs
- Statistique Canada, Les Canadiens et le plein air (26 mars 2018). Lien : https://bit.ly/2S6HM1E
En contexte : comprendre les soins de maternité au Canada
S’il est vrai, comme le veut le dicton, qu’« il faut tout un village pour élever un enfant », il faut certainement toute une collectivité pour faciliter sa naissance. Tout au long de la période périnatale, plusieurs personnes prodiguent des soins aux femmes enceintes et aux nouvelles mères. Les réseaux et les relations sur lesquels s’appuient ces intervenants jouent un rôle majeur pour assurer la santé et le bien-être des nouvelles mères et de leurs nourrissons.
La naissance représente un jalon important et exaltant, qui voit la famille s’élargir et la venue d’une nouvelle génération. Il s’agit également d’une période cruciale pour le développement de l’enfant, très vulnérable à ce stade, mais également susceptible de bénéficier grandement d’un milieu sain.
La grossesse, la naissance, l’accouchement et les soins postnataux évoluent sans cesse au fil des générations. Compte tenu des avancées médicales et de l’amélioration globale des soins de maternité, de l’alimentation et du niveau de vie en général tout au long du XXe siècle, on a constaté des progrès considérables en ce qui concerne le taux de mortalité maternelle (décès d’une femme à la suite de complications de la grossesse ou de l’accouchement), le taux de morbidité maternelle (complications pour la mère en lien avec l’accouchement) et le taux de mortalité infantile.
Mortalité Maternelle et infantile au Canada
En 1931, la mortalité maternelle représentait 508 décès pour chaque tranche de 100 000 naissances vivantes, mais on ne comptait plus que 7 décès par tranche de 100 000, en 2015.
De 1931 à 1935, le taux de mortalité infantile moyen atteignait 76 décès pour chaque tranche de 1 000 naissances vivantes, mais se limitait à 4,9 décès par tranche de 1 000, en 2013.
À partir du XIXe siècle jusqu’au milieu du XXe siècle, l’accouchement se passait généralement à la maison et les soins de maternité au Canada étaient dispensés au sein de la collectivité. En règle générale, il incombait aux familles et aux sages-femmes de prendre soin des femmes enceintes et des nouvelles mères. Toutefois, avec l’instauration des régimes d’assurance-maladie au XXe siècle, les hôpitaux et les services médicaux ont graduellement pris le relais pour encadrer les naissances et les soins de maternité, principalement sous la supervision de professionnels de la santé comme les médecins et les obstétriciens. On a parfois parlé de « médicalisation de la naissance » pour évoquer cette tendance.

Par conséquent, au début des années 80, la vaste majorité des femmes accouchaient désormais dans les hôpitaux régionaux, sous la supervision d’un médecin de famille ou d’un obstétricien, avec l’aide d’infirmières en obstétrique. Du même coup, les conjoints et les autres membres de la famille se retrouvaient en marge du processus de l’accouchement, souvent confinés à des salles d’attente. Après la naissance, les mères aussi étaient séparées de leurs bébés gardés en pouponnière, ce qui s’avérait parfois traumatisant tant pour la mère que pour son nourrisson.
Puis les centres hospitaliers ont progressivement instauré des politiques de cohabitation pour la mère et son bébé en vue de faciliter l’allaitement et de favoriser les liens d’attachement mère-enfant, au bénéfice de la santé et du bien-être de chacun. Dans le cadre de cette cohabitation, les infirmières ont commencé à transmettre de l’information aux nouvelles mères relativement à leur rétablissement, en leur donnant notamment divers conseils sur l’allaitement et les soins postnataux. Au fil de ces changements subséquents dans les pratiques de soins postnataux, on a réussi à raccourcir considérablement la durée d’hospitalisation des femmes suivant l’accouchement, qui est passée de cinq journées d’hospitalisation en moyenne en 1984-1985 dans le cas d’un accouchement vaginal, à une ou deux journées actuellement.
De nos jours, les conjoints sont beaucoup plus impliqués qu’autrefois dans l’accouchement et le processus périnatal. La plupart assistent à l’accouchement et assument ensuite un rôle accru dès les premières heures de vie de leur enfant de même qu’au cours des années suivantes. Il n’est pas rare d’entendre les couples modernes parler de l’accouchement comme d’une expérience conjointe, et cette tendance se reflète d’ailleurs dans les propos de plusieurs (« Nous attendons un enfant… », etc.).


Qu’est-ce que les soins de maternité?
Les soins périnataux ou de maternité (on emploiera ici soins de maternité) sont des termes génériques pour désigner le continuum de soins auprès de la mère et de son bébé, et ce, avant, pendant et après la naissance. On parle plus précisément des soins prénataux ou anténataux (c.-à-d. les soins durant la grossesse), des soins pernataux (soit durant le travail et l’accouchement) ainsi que des soins postnataux ou post-partum (c.-à-d. les soins à la mère et au nouveau-né après la naissance). Puisque la mère et l’enfant vivent tous deux d’importants changements au cours de la période périnatale, les soins de maternité supposent un large éventail de mesures de suivi et de soins de santé.
Les soins prénataux ou anténataux (on emploiera ici les soins prénataux) visent à surveiller et à favoriser la santé et le bien-être de la mère et de son fœtus en développement avant la naissance. Diverses techniques de surveillance et de diagnostic sont mises à contribution pour assurer la santé fœtale, notamment au moyen d’échographies et de prélèvements sanguins. Pendant cette période, la santé de la mère est aussi suivie de près par les professionnels de la santé. Les femmes enceintes reçoivent de l’information sur la grossesse, le développement du fœtus, le confort physique, les différents tests, la planification en vue de l’accouchement, ainsi que sur la préparation au rôle de parent.
La plupart des femmes (87 %) disent avoir reçu le soutien de leur partenaire, de leur famille ou de leurs amis durant la période prénatale.
Selon l’Enquête canadienne sur l’expérience de la maternité de 2009, la plupart des femmes (87 %) disent avoir reçu le soutien de leur partenaire, de leur famille ou de leurs amis durant la période prénatale. Au cours de cette période, ce soutien ainsi que les soins des praticiens de la santé s’avèrent particulièrement importants puisque plusieurs femmes (57 %) affirment que la plupart des journées sont stressantes. Durant la grossesse, le stress chez la mère peut affecter le bien-être du bébé, et parfois causer une naissance prématurée ou un faible poids à la naissance.
Selon la vaste majorité des femmes enceintes interrogées (95 %), les soins prénataux débutent généralement au cours du premier trimestre de grossesse. Parmi certains groupes toutefois, ces soins commencent parfois plus tard qu’au premier trimestre, notamment pour la tranche des 15 à 19 ans, pour les femmes moins scolarisées ou pour celles vivant au sein d’un ménage à faible revenu. À cet égard, l’une des principales raisons évoquées pour expliquer les soins tardifs en cours de grossesse concernait les difficultés d’accès à un médecin ou à professionnel de la santé.
Les soins pernataux ou intrapartum (on emploiera ici les soins pernataux) désignent les soins et l’assistance auprès des mères durant le travail et l’accouchement, notamment pour que la naissance se déroule dans un cadre sécuritaire et hygiénique, et pour surveiller la santé de la mère et de l’enfant tout au long du processus. La plupart du temps, ces soins sont prodigués en milieu hospitalier, où les mères bénéficient des services de divers professionnels de la santé, notamment des obstétriciens et des gynécologues (principaux fournisseurs de soins de santé durant l’accouchement, selon 70 % des mères interrogées), des médecins de famille (15 %), des infirmières ou des infirmières praticiennes (5 %) ou encore des sages-femmes (4 %).
L’importance du soutien affectif n’est pas négligeable durant cette période, qu’il provienne d’un conjoint ou partenaire, d’un ami, d’un membre de la famille, d’une sage-femme ou d’une accompagnante à la naissance (ou d’une combinaison de ces intervenants). Les études ont montré que les femmes qui bénéficient d’un soutien social constant seraient plus susceptibles d’accoucher rapidement (quelques heures de moins) et par voie vaginale, de considérer l’accouchement et la naissance comme un épisode heureux, et d’avoir moins recours à divers analgésiques.
Les études ont montré que les femmes qui bénéficient d’un soutien social constant seraient plus susceptibles d’accoucher rapidement et par voie vaginale, et de considérer l’accouchement et la naissance comme un épisode heureux.
Les soins postnataux ou post-partum (on emploiera ici les soins postnataux) visent à soutenir la mère et le nouveau-né après la naissance, ce qui suppose le suivi de leur état de santé ainsi que diverses évaluations de routine en vue de cibler tout écart par rapport à la courbe normale de rétablissement après l’accouchement, pour pouvoir intervenir au besoin.
La période postnatale couvre les six premières semaines de vie de l’enfant, soit une « phase critique » au cours de laquelle les professionnels de la santé fournissent divers soins et procèdent à plusieurs examens importants pour assurer le bien-être de la mère et de l’enfant, comme le confirme l’Organisation mondiale de la Santé (OMS).
Dans ses lignes directrices de 2013 concernant les soins postnataux, l’OMS cible les pratiques exemplaires à privilégier, entre autres en ce qui concerne les soins postnataux auprès des mères et des bébés durant les 24 premières heures (peu importe où l’accouchement a eu lieu), l’importance de garder la mère et l’enfant au moins 24 heures dans un établissement de santé sans précipiter le congé, et la nécessité de prévoir au moins quatre suivis postnataux durant les six semaines suivant l’accouchement.
D’après l’Enquête canadienne sur l’expérience de la maternité, plus des sept dixièmes des femmes (73 %) considéraient que leur santé était « excellente » ou « très bonne » après un délai de cinq à quatorze mois suivant l’accouchement. Cependant, plus des quatre dixièmes des Canadiennes (43 %) affirmaient avoir connu au moins « un gros problème » de santé post-partum au cours des trois premiers mois suivant l’accouchement, notamment des douleurs aux seins (16 % des femmes), des douleurs dans la région vaginale ou de l’incision de la césarienne (15 %), ou encore des maux de dos (12 %).
Le soutien postnatal peut aussi s’avérer important pour contrer la dépression post-partum, qui toucherait 10 à 15 % des mères dans les pays développés. Des études ont révélé que la dépression post-partum dépend de certains facteurs déterminants, notamment le stress vécu par la mère durant la grossesse, l’accessibilité à des mesures de soutien social, ainsi que les antécédents personnels de dépression. Selon les données de recherche, le soutien affectif du partenaire et des autres membres de la famille tout au long de la période périnatale contribuerait à réduire les risques de dépression post-partum et de troubles émotionnels chez la mère tout comme chez le nouveau-né.
Du reste, les services offerts en soins postnataux varient d’une région ou d’une collectivité à l’autre au Canada, qu’il s’agisse de soutien informationnel, de visites à domicile par une infirmière en santé publique ou un éducateur non-spécialiste de la santé, ou encore du soutien téléphonique d’une sage-femme ou d’une infirmière en santé publique.
Depuis quelques décennies, le secteur privé offre une panoplie grandissante de services postnataux, notamment des services intensifs d’accompagnantes post-partum pour s’occuper des nouveau-nés, de l’aide à l’allaitement naturel ou au biberon, ou encore des services de garde d’enfants, de préparation des repas ou d’aide aux tâches ménagères, etc. Toutefois, ces services privés ont un coût et, par conséquent, ne sont pas accessibles à toutes les familles.

D’où proviennent les soins de maternité?
Outre les soins et le soutien des proches et des amis, la réalité moderne des soins de maternité dépend aussi de nombreux professionnels de la santé qui contribuent chacun à leur façon au continuum de soins, notamment les médecins de famille, les obstétriciens ou gynécologues, les infirmières, les infirmières praticiennes, les sages-femmes de même que les accompagnantes à la naissance.
D’abord, les médecins de famille fournissent des soins à la plupart des nouvelles mères tout au long de la période périnatale. Ils sont susceptibles d’intervenir à tous les stades des soins de maternité ou des soins aux nourrissons, mais tous n’offrent pas nécessairement la gamme complète des soins. Par rapport aux décennies antérieures, on constate cependant un recul du nombre de médecins prodiguant des soins de maternité au Canada. En effet, la proportion des médecins de famille qui procèdent à des accouchements a fléchi au pays de 1997 à 2010, passant de 20 % à 10,5 %. De nos jours, une proportion croissante des tâches et des responsabilités de soins reviennent à d’autres professionnels de la santé, comme les obstétriciens ou les sages-femmes.
La plupart des médecins de famille qui participent aux soins de maternité ou aux nourrissons le font dans une approche de « soins partagés », c’est-à-dire que leur suivi ne dépasse pas un certain stade de la grossesse (souvent entre 24 et 32 semaines), après quoi les soins sont confiés à un autre fournisseur comme un obstétricien, une sage-femme ou un autre médecin de famille accoucheur. De fait, certains médecins de famille participent à l’accouchement, mais leur nombre varie considérablement d’une province à l’autre ou en fonction de la disponibilité d’autres fournisseurs de soins de santé.
Au Canada, les obstétriciens et gynécologues assument une part grandissante des soins pernataux, mais ce n’est pas le cas de tous ces spécialistes, et les proportions à cet égard varient d’une province à l’autre. Puisqu’ils possèdent une expertise et des connaissances spécialisées au sujet de la grossesse, de l’accouchement, de la santé sexuelle féminine et des soins génésiques (y compris une formation en chirurgie pour effectuer notamment des césariennes), plusieurs agissent également comme experts-conseils auprès des autres médecins, ou encore supervisent les grossesses à haut risque.
Les infirmières et infirmiers représentent le groupe le plus important en nombre parmi les fournisseurs de soins de maternité au Canada. Appelés à jouer un rôle actif tout au long de la période périnatale, ces intervenants prodiguent un éventail de soins, ce qui se traduit notamment par de l’éducation au sujet de l’accouchement, ainsi que par des services prénataux à domicile auprès des femmes ayant une grossesse à haut risque, de l’assistance durant l’accouchement, et parfois aussi des soins de suivi auprès des nouvelles mères. Après la naissance, les infirmières et infirmiers sont souvent appelés à transmettre de l’information aux nouvelles mères tout en les préparant en vue de leur congé, y compris en ce qui concerne l’allaitement, les soins du bain, les symptômes de la jaunisse, la sécurité pendant le sommeil, la santé mentale post-partum, l’alimentation, etc.
Quant aux infirmières praticiennes, ce sont des infirmières agréées assumant une gamme élargie de responsabilités en soins de santé. Dans bien des cas, elles fournissent des soins de première ligne en suivi de grossesse à faible risque, et interviennent à plusieurs niveaux (examens physiques, tests de dépistage ou de diagnostic, soins postnataux, etc.). Lorsqu’elles sont appelées à assumer ou à faciliter des soins de maternité, les infirmières praticiennes travaillent souvent au sein d’équipes multidisciplinaires en collaboration avec d’autres professionnels de la santé, dont les médecins et les sages-femmes. En milieu hospitalier, on les retrouve également en salle d’obstétrique et d’accouchement, dans les unités de soins post-partum, dans les unités néonatales de soins intensifs ainsi que dans les services de consultation externes. Compte tenu de leur expertise et de leur formation élargie, les infirmières praticiennes jouent un rôle important dans les collectivités rurales ou éloignées, où elles fournissent dans bien des cas la gamme complète des services de soins de santé.
Compte tenu de leur expertise élargie et de leur formation, les infirmières praticiennes jouent un rôle important dans les collectivités rurales ou éloignées, où elles fournissent dans bien des cas l’éventail complet des services de soins de santé.
Les sages-femmes, quant à elles, prodiguent des soins de santé primaires auprès des femmes enceintes et des nouvelles mères, et ce, durant toute la période périnatale. Assumant un rôle de plus en plus important dans le paysage moderne des soins de maternité au Canada, les sages-femmes procurent toute une gamme de services, comme demander des tests de dépistage et en assurer le suivi, accompagner les femmes qui accouchent à domicile ou dans les centres de naissances, superviser l’admission des mères qui doivent accoucher à l’hôpital, ou encore épauler les nouvelles mères pour faciliter l’allaitement, leurs premiers pas comme parents ou leur rétablissement post-partum. Selon les cas, les sages-femmes travaillent en consultation ou en collaboration avec d’autres professionnels de la santé.
Leur rôle a largement évolué au cours des dernières décennies, si bien qu’un nombre grandissant de sages-femmes sont désormais mises à contribution dans divers milieux, que ce soit à domicile, dans les collectivités, dans les hôpitaux, dans les centres médicaux ou dans les unités de soins. La formation et la spécialisation des sages-femmes sont de plus en plus encadrées, puisque ces dernières sont désormais reconnues et intégrées dans les réseaux de soins de santé de la plupart des provinces et territoires au pays (mais pas tous).

Parallèlement, les accompagnantes à la naissance (doulas) fournissent du soutien non clinique et non médical auprès des nouvelles mères et de leur famille, de concert avec les praticiens de la santé comme les médecins, les sages-femmes et les infirmières. Le rôle des accompagnantes à la naissance n’est pas réglementé, et vise surtout à offrir un soutien affectif et informationnel. Celles-ci ne prodiguent pas de soins directs et ne prennent pas en charge les accouchements.
Il existe différents types d’accompagnantes à la naissance, selon les stades de la grossesse. D’abord, les accompagnantes antepartum offrent du soutien affectif, physique et informationnel au cours de la période prénatale, qu’il s’agisse de renseigner les futures mères et leur famille au sujet des groupes de soutien existants ou des techniques pour favoriser le confort physique, ou encore de les aider dans certaines tâches comme les courses ou la préparation des repas. Ensuite, les accompagnantes à la naissance se chargent d’épauler les nouvelles mères et leur partenaire durant le travail et l’accouchement, en leur fournissant notamment du soutien affectif et informationnel tout en favorisant leur confort sur le plan physique. Enfin, les accompagnantes post-partum soutiennent les nouvelles mères après la naissance du bébé, en leur fournissant de l’information au sujet de l’allaitement et des moyens d’apaiser le nourrisson, tout en se chargeant parfois de quelques tâches ménagères et de la garde des enfants.
Finalement, les spécialistes en périnatologie s’occupent des soins liés aux grossesses à haut risque (ex. : maladie chronique de santé maternelle, naissances multiples, diagnostics génétiques). Ces intervenants ont une formation d’obstétricien ou de gynécologue, doublée d’une spécialisation axée sur les grossesses à risque. Au besoin, les obstétriciens et gynécologues dirigent donc leurs patients vers ces spécialistes en périnatalogie, et travaillent de concert avec eux pour assurer le suivi de la santé maternelle.
Une réalité particulière : l’accouchement en régions rurales ou éloignées au Canada
Les soins de maternité posent des défis uniques en régions rurales ou éloignées (y compris dans les régions nordiques du Canada), et ce, parce que les installations médicales et les équipements spécialisés sont parfois éloignés sur le plan géographique, parce que les fournisseurs de soins ne bénéficient pas d’autant de soutien de leurs pairs, et parce qu’il y a moins de médecins disponibles sur appel pour réaliser des césariennes et des anesthésies (et aussi moins d’installations et de services que dans les centres urbains à cet effet).
En milieu rural, les soins de maternité sont généralement pris en charge par des équipes formées de médecins de famille, d’infirmières et de sages-femmes. Dans certaines collectivités, il s’agit d’ailleurs des seuls professionnels de la santé offrant des soins de maternité. De fait, les médecins de famille en milieu rural sont beaucoup plus susceptibles de devoir assurer des soins obstétricaux que leurs homologues des centres urbains. Depuis quelques décennies cependant, plusieurs collectivités rurales sont confrontées à la fermeture des maternités et à une baisse du nombre de médecins de famille offrant des soins de maternité.
Compte tenu du nombre limité de services et de fournisseurs de soins de maternité dans les régions rurales et éloignées, plusieurs femmes enceintes doivent donc se tourner vers les centres urbains pour accoucher. Selon un rapport publié en 2013 par l’Institut canadien d’information sur la santé, plus des deux tiers (67 %) des femmes des milieux ruraux au Canada disent avoir accouché dans un hôpital urbain, et 17 % d’entre elles ont dû faire plus de deux heures de route pour donner naissance à leur enfant. La proportion est encore plus élevée dans les régions nordiques, alors que les deux tiers des mères interrogées au Nunavut et la moitié de celles interrogées aux Territoires du Nord-Ouest disent avoir accouché hors de leur collectivité.
Les deux tiers des mères interrogées au Nunavut et la moitié de celles interrogées aux Territoires du Nord-Ouest disent avoir accouché hors de leur collectivité.
Or, cette réalité affecte le bien-être de plusieurs femmes autochtones des régions nordiques, dont plusieurs doivent même prendre l’avion pour se rendre dans un centre hospitalier afin d’y recevoir des soins de maternité secondaires ou tertiaires loin de leur foyer, de leur territoire, de leur collectivité et de leur environnement linguistique. (Voir l’encadré Les sages-femmes autochtones au Canada.) La plupart des mères interrogées admettent qu’avoir dû s’éloigner de leur foyer pour accoucher s’était avéré stressant et avait eu des répercussions sur leur famille. En avril 2016, le gouvernement fédéral a annoncé des compensations financières pour que les mères autochtones puissent être accompagnées d’un proche lorsque l’accouchement doit se produire loin de la collectivité.
Dans les régions nordiques, le nombre d’hôpitaux communautaires offrant des soins obstétricaux a chuté depuis les années 80. Toutefois, plusieurs centres de naissances ont ouvert leurs portes pour combler le déficit, comme à Puvirnituq (Nunavik), à Rankin Inlet (Nunavut) et à Inukjuak (Québec). Ces installations permettent aux femmes ayant une grossesse à faible risque d’accoucher dans leur propre collectivité. Toutefois, les mères nécessitant une césarienne ou présentant des risques de complications doivent quand même se déplacer pour donner naissance à leur enfant.

Une réalité particulière : les femmes enceintes et les nouvelles mères arrivées depuis peu au Canada
Le Canada accueille plusieurs familles d’immigrants, qui représentent une proportion grandissante de la population. En 1961, 16 % des habitants du Canada disaient être nés à l’étranger, et cette proportion atteignait 21 % en 2011.
L’immigration influence la maternité, notamment en ce qui a trait au moment choisi pour avoir un enfant. Les études montrent que les naissances sont généralement peu nombreuses chez les immigrants au cours des deux années avant leur arrivée, mais la fécondité « rebondit » ensuite la plupart du temps. Selon les chercheurs Goldstein et Goldstein, « les choix des arrivants en matière de fécondité répondent plus souvent aux tendances du pays d’accueil qu’aux préférences qui prévalaient dans leur pays d’origine avant leur départ » [traduction].
Des études ont exploré un certain nombre de raisons pour lesquelles la fécondité peut être affectée par l’expérience de l’immigration, notamment la séparation temporaire du conjoint pendant le processus de migration, le choix volontaire de repousser une grossesse jusqu’à l’admissibilité aux diverses mesures de soutien (ex. : allocations pour enfants), ainsi que les perturbations financières pendant la migration et au début de l’installation (jusqu’à ce que les parents trouvent un emploi rémunéré).
Par ailleurs, les immigrants récents sont beaucoup plus susceptibles que les Canadiens nés au pays de se retrouver dans un ménage multigénérationnel (abritant au moins trois générations). En 2011, 21 % des immigrants de 45 ans ou plus (arrivés au Canada entre 2006 et 2011) déclaraient vivre une telle cohabitation, contre seulement 3 % des Canadiens nés au pays. Par conséquent, les femmes enceintes et les nouvelles mères vivant au sein d’un ménage multigénérationnel bénéficient éventuellement de la présence de proches capables d’offrir des soins et du soutien.
En ce qui concerne l’accès aux soins de maternité, les études ont montré que, même si plusieurs immigrantes ont généralement accès aux soins de maternité dont elles ont besoin, leur taux de satisfaction à cet égard semble varier considérablement selon les régions du pays. En effet, plusieurs affirment avoir rencontré des obstacles liés à l’accès ou à l’utilisation des services de soins de maternité, notamment parce qu’elles n’avaient pas été suffisamment informées des services (parfois à cause de la barrière linguistique), parce qu’elles ne disposaient pas de soutien suffisant pour accéder aux services (c.-à-d. naviguer à l’intérieur du système de soins de santé), ou à cause d’une disparité entre les attentes des femmes immigrantes et celles des fournisseurs de services. Dans certaines régions, les femmes immigrantes bénéficient d’un précieux soutien affectif, informationnel et logistique de la part des accompagnantes à la naissance (doulas) durant la période périnatale.
Selon les parents immigrants, le soutien social (famille, amis et membres de la collectivité) représente un facteur crucial pour favoriser l’accès aux soins de maternité. En effet, ce cercle de soutien peut jouer un rôle important pour jeter des ponts entre les nouvelles ou futures mères provenant de l’extérieur du Canada et le réseau de soins de maternité. Parfois, ces personnes peuvent intervenir auprès des fournisseurs de services et de soins de santé pour s’assurer que les mères bénéficient de soins de maternité « conformes à leur culture et respectueux de leur réalité culturelle » [traduction].

Les soins de maternité : en appui aux familles en pleine croissance au Canada
La grossesse et l’accouchement sont des moments charnières de la vie, non seulement pour les nouvelles mères, mais aussi pour leur famille, leurs amis et leur collectivité. La réalité familiale a beaucoup changé depuis quelques générations en ce qui a trait à la grossesse, à l’accouchement et à la période postnatale, mais certaines constantes demeurent : la valeur et l’importance des soins de qualité, la diversité des expériences vécues dans les différentes régions du Canada, sans compter la joie et l’excitation qui caractérisent ce jalon mémorable et significatif de l’existence.
Téléchargez cet article en format PDF.
Le contenu de cet article a été révisé par Marilyn Trenholme Counsell, OC, MA, MD, médecin de famille à la retraite, ancienne lieutenante-gouverneure (Nouveau-Brunswick), ex-ministre de la Famille (N.-B.) et sénatrice (N.-B.).
Vous trouverez toutes les références et les sources d’information dans la version PDF de cet article.
Publié le 11 mai 2017